Hèrnia diafragmàtica congènita

El diafragma és el múscul en forma de làmina fina que separa el tòrax de l’abdomen. És el principal múscul involucrat en la respiració. El diafragma es desenvolupa en una etapa fetal molt inicial, i en l’hèrnia diafragmàtica congènita no es forma amb normalitat.
Què és l’hèrnia diafragmàtica congènita?
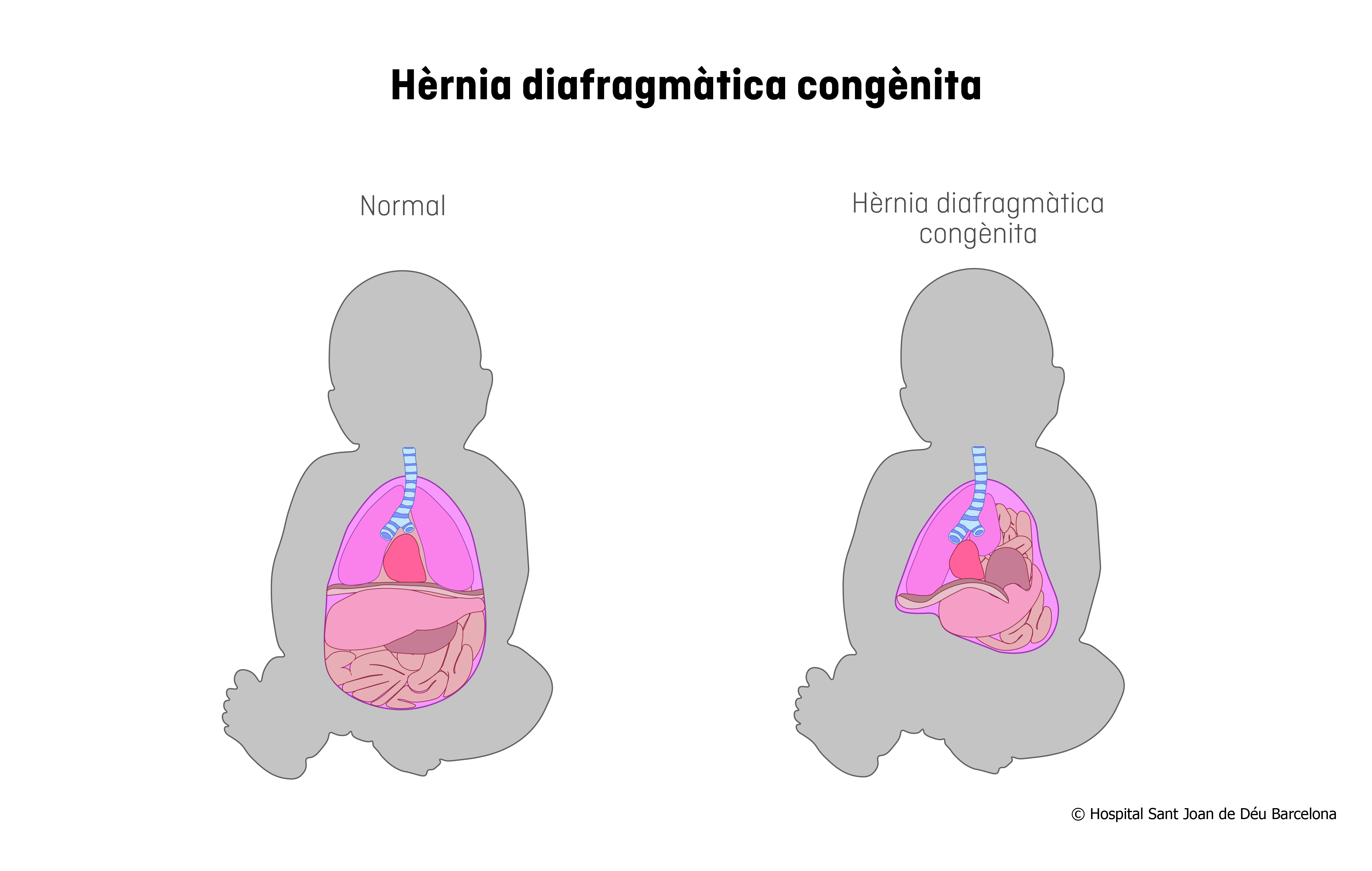
En una hèrnia diafragmàtica congènita (HDC), hi ha un orifici al diafragma a través del qual els intestins, l’estómac, la melsa i fins i tot una part del fetge poden ascendir cap al tòrax.
Aquest orifici sol estar a la banda esquerra del cos, però també pot estar a la banda dreta (15% dels casos). Excepcionalment, poden ser bilaterals, cosa que li dona un pronòstic molt dolent.
Els òrgans que se situen al tòrax omplen part de l’espai reservat al cor i els pulmons, que són desplaçats per aquest contingut herniat. El creixement i el desenvolupament dels pulmons i dels seus vasos sanguinis es veurà compromès. Aquesta és la clau de la gravetat d’aquesta malformació.
En vida fetal els pulmons no han de realitzar la funció d’oxigenar la sang: el fetus no respira (aquesta tasca la supleix la placenta). Quan el nadó neix, si els pulmons són massa petits o estan poc desenvolupats (hipoplàsia pulmonar) potser no podran fer satisfactòriament la seva funció.
A més a més, com que els vasos sanguinis pulmonars dels nadons amb HDC no s'han desenvolupat correctament, moltes vegades presenten un augment de resistència al pas de la sang (hipertensió pulmonar).
Aquest augment de pressió de la sang al sistema pulmonar dificulta que la sang arribi als pulmons i que pugui transportar la quantitat d'oxigen suficient i necessària per als teixits.
Els òrgans necessiten oxigen per a sobreviure i quan no els n’arriba prou apareixen problemes greus. La hipoplàsia pulmonar i la hipertensió pulmonar són les principals causes de mort en l’HDC.
Quina és la causa de l’hèrnia diafragmàtica congènita?
L’HDC afecta 1 de cada 2.500 nadons. És, doncs, una malaltia minoritària.
No es coneix la causa exacta de l’HDC i no s’ha relacionat, fins al moment, amb cap factor ambiental, dietètic o tòxic. Amb freqüència l’HDC s’acompanya d’altres problemes, com ara genètics o d’altres malformacions (cardíaques...). El vostre equip d’especialistes us explicaran el vostre cas concret.
En casos molt seleccionats és possible fer un tractament prenatal de la malformació. El tractament, molt poc invasiu per a la mare, consisteix a col·locar un petit baló directament a la tràquea del fetus (per punció de l'úter amb un instrument de 2 mm de gruix) de manera que les secrecions dels pulmons inflen i estimulen el desenvolupament dels pulmons. Aquest tractament altament específic i tecnològic no cura ni corregeix la malformació, sinó que persegueix estimular el desenvolupament dels pulmons i disminuir el grau d'hipoplàsia pulmonar o d'afectació vascular. Així, s'intenta millorar el pronòstic al naixement del nadó.
Si més endavant decidiu tenir un altre fill, el risc que també tingui una HDC és molt baix. La probabilitat d’una gestació amb HDC d’una mare amb l’antecedent d’un fill amb HDC està al voltant d’un 2%.
Quin és el tractament de l’hèrnia diafragmàtica congènita?
En les primeres hores de vida es realitzaran diversos procediments com ara el monitoratge del nadó o la col·locació d'accessos vasculars per a administrar fàrmacs. S'intentarà estabilitzar el nounat mitjançant un ventilador (una màquina que l'ajuda a respirar) i les medicacions que pugui necessitar.
Quan s’hagi assolit l’estabilització del pacient, es procedirà a la reparació quirúrgica de la malformació, normalment a partir del segon dia de vida.
-
La intervenció consisteix a retornar totes les vísceres herniades a l’abdomen i tancar el defecte diafragmàtic. En els defectes més grans, cal utilitzar un pegat que substitueix aquest múscul.
-
Els dies d'ingrés a l'hospital depenen de cada pacient. La majoria dels nounats marxen a casa quan són capaços de respirar sense ajut i de menjar per boca de manera autònoma.
-
Malgrat tot, hi ha nadons que necessitaran algun tipus de suport respiratori (oxigen) o medicació domiciliària. La mitjana d'estada dels pacients amb HDC de pronòstic lleu és d'un més; en canvi, els pacients amb un pronòstic més greu poden necessitar de 2 a 3 mesos d'estada (i excepcionalment, més).
Tot i que els nadons amb HDC són uns pacients amb uns requisits molt complexos, també necessiten les cures i l'atenció de qualsevol altre bebè.
Pronòstic i seqüeles
L’HDC és una malformació greu. En el nostre entorn, aproximadament el 75% dels nadons que arriben a néixer amb una HDC sobreviuen.
Bona part dels pacients supervivents podrà portar una vida normal, sense cap seqüela aparent en el dia a dia.
Tanmateix, totes les HDC no són iguals. Els pacients amb l’espectre més greu de la malformació poden experimentar dificultats durant la infantesa que requereixin realitzar teràpies específiques. Les complicacions que veiem amb més freqüència són:
-
Dificultats per a l’alimentació i nutrició del nadó. Molts cops els costa menjar les quantitats adequades i necessiten el seguiment i suport per part de l'equip de Gastroenterologia i Nutrició que els ajudarà a créixer correctament.
-
Reflux gastroesofàgic. La majoria de nens i nenes que presenten reflux milloren amb el temps i l'ajut de fàrmacs. Tanmateix, alguns lactants poden arribar a necessitar una intervenció quirúrgica.
-
Problemes respiratoris. Es produeixen especialment en els primers anys de vida. Els nadons amb HDC tenen un risc augmentat de patir bronquitis o infeccions als pulmons i, a vegades, pot ser necessari donar-los algun tipus de tractament preventiu. Una minoria pot necessitar algun tipus de suport respiratori quan marxen a casa, com ara, oxigen. De forma molt excepcional, aquest suport pot arribar fins a la traqueotomia i la ventilació mecànica.
-
Complicacions quirúrgiques que motivin alguna reintervenció com ara recurrència de l’hèrnia diafragmàtica, una oclusió intestinal, problemes amb la cicatriu o la paret abdominal.
-
Poden aparèixer deformitats toràciques, que no solen requerir tractament.
-
Alteracions neurosensorials. Hi ha pacients, sobretot els que han estat més greus, que presenten un cert grau de retard en el neurodesenvolupament i que sol millorar al llarg dels primers anys de vida amb teràpies d'estimulació primerenca. En pacients més grans també s'ha descrit un augment del risc de presentar problemes de concentració o altres trastorns de conducta (inclòs l'autisme, de manera excepcional), però habitualment són de caràcter lleu. La sordesa neurosensorial és una complicació molt infreqüent d'alguns dels pacients més greus.