Sarna o escabiosis
La sarna, también conocida como escabiosis, es una infección cutánea contagiosa causada por un ácaro microscópico llamado Sarcoptes scabiei. Se caracteriza por picor intenso, especialmente por la noche, y la aparición de pequeñas lesiones en la piel. Afecta a personas de todas las edades y puede transmitirse fácilmente entre convivientes o mediante objetos contaminados. Se estima que la sarna es una de las enfermedades dermatológicas más comunes en entornos de contacto estrecho.
Escrito por:
Arcadi Altemir
¿Qué es la sarna o escabiosis?
La sarna o escabiosis es una infección producida por un parásito (ácaro) microscópico llamado Sarcoptes scabiei variedad hominis. Se trata de una enfermedad contagiosa frecuente y afecta a personas de cualquier edad, origen, condición social o hábitos higiénicos.
¿Cómo se transmite?
La transmisión de la sarna se produce por contacto directo y prolongado con la piel de una persona infectada. Un contacto físico breve, como un apretón de manos o un abrazo, no supone una fuente de contagio habitual. Se transmite fácilmente entre los convivientes familiares o contactos estrechos.
La sarna también puede transmitirse de forma indirecta mediante fómites (objetos), como la ropa de vestir, la ropa de cama o las toallas contaminadas recientemente, ya que los ácaros pueden sobrevivir fuera del cuerpo humano entre 2 y 4 días.
Los animales no propagan la sarna humana, ni un animal con sarna puede transmitirla a una persona, dado que se trata de una variedad de ácaro diferente.
¿Cómo se manifiesta?
El síntoma principal de la sarna es el picor intenso generalizado, que suele ser más acusado por la noche.
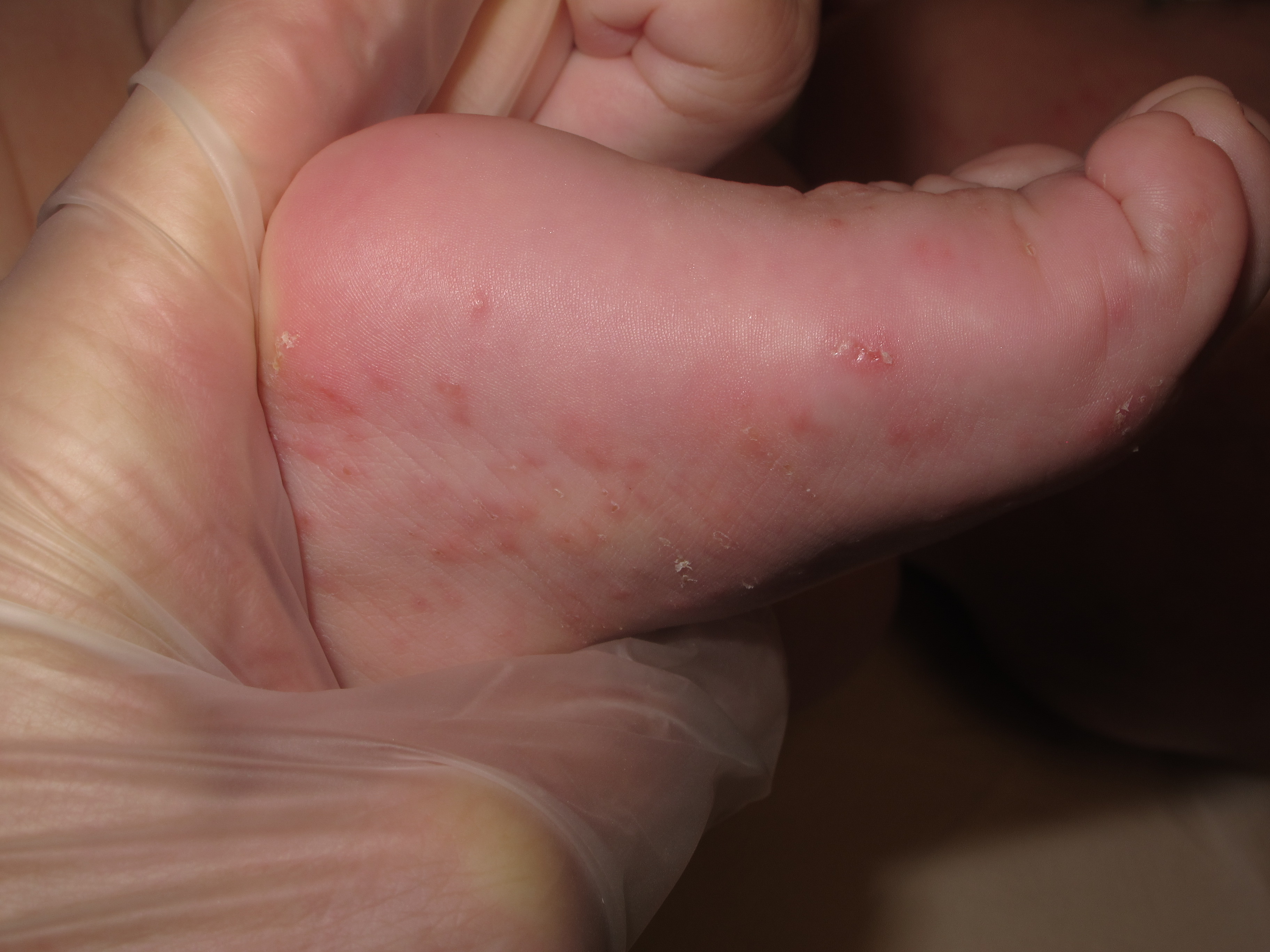
Además, la sarna habitualmente provoca la aparición de unos granitos rojos en cualquier zona del cuerpo, especialmente en zonas como: espacios interdigitales, muñecas, antebrazos, codos, pliegues, abdomen, muslos y pies.
Pueden observarse surcos (túneles) lineales diminutos entre los dedos y la parte interna de las muñecas, que son muy característicos y representan el camino que ha excavado el ácaro por debajo de la piel. Es frecuente observar también lesiones producidas por el rascado que, en ocasiones, se pueden sobreinfectar.
¿Cuál es su tratamiento?
El tratamiento de la sarna deben realizarlo tanto el paciente como todos sus contactos estrechos, aunque no presenten síntomas, e iniciarlo a la vez. Estos contactos incluyen a los convivientes y a toda persona que haya tenido un contacto directo y prolongado con la persona infestada durante el mes anterior al inicio de los síntomas.
La permetrina en crema al 5% es el tratamiento de primera elección en la mayoría de situaciones. Está indicado tanto en adultos como en niños mayores de 2 meses, aunque existen estudios que observan su eficacia y seguridad por debajo de esta edad.
Previamente a empezar el tratamiento, se recomienda cortar las uñas para evitar que el parásito se acumule debajo de las mismas. La crema debe aplicarse directamente en la piel, por todo el cuerpo recién duchado y bien seco, como si se tratara de crema hidratante e insistiendo en la aplicación de las zonas más afectadas. Normalmente, 20 gramos de crema son suficientes para la aplicación individual en un niño (medio envase de 40 gr) y 30 gr en un adulto (medio envase de 70 gr aproximadamente). Hay que dejar actuar la crema durante 8-12 horas, preferiblemente por la noche, sin enjuagarla ni lavarse las manos hasta la mañana siguiente. Este procedimiento se repetirá a los 7 días. En total, se realizarán dos aplicaciones nocturnas separadas por una semana.
La permetrina en crema también es el tratamiento de elección en embarazadas y durante la lactancia porque se absorbe muy poco a través de la piel y se elimina rápidamente. A los bebés y niños se les puede poner guantes y calcetines para que no se chupen los dedos. Debe evitarse en todos los pacientes el contacto con los ojos y no se puede aplicar sobre heridas ni mucosas.
Si el niño tiene menos de 2 meses, su especialista puede prescribirle un preparado de farmacia con azufre precipitado, como alternativa a la permetrina.
Una alternativa al tratamiento tópico es el tratamiento oral con ivermectina. Es necesario tomar una dosis ajustada al peso del niño que se deberá repetir al cabo de una semana. Es eficaz y seguro, y es el tratamiento de elección en el control de brotes epidémicos o familias con muchos convivientes. Aunque no se recomienda en niños con peso inferior a 15 kg, estudios recientes han demostrado su seguridad y eficacia en estos pacientes.
Por otro lado, para tratar el picor y las lesiones cutáneas del rascado, se pueden utilizar antihistamínicos orales o cremas con corticoides siguiendo las indicaciones de el/la médico/a. También se recomienda el uso de hidratantes durante y semanas después del tratamiento.
Es importante consultar con su especialista de referencia la mejor opción en cada caso.
¿Qué medidas de higiene se deben tomar?
La realización de unas medidas higiénicas adecuadas es crucial, tan importante como el tratamiento médico. Estas medidas determinan, en gran parte, la correcta erradicación del parásito y permiten evitar una posible reinfección del niño. Asimismo, es imprescindible realizarlas el mismo día en que se inicia el tratamiento médico.
A continuación, se detallan las medidas a realizar:
- Ropa o material que se pueda lavar: (ropa de vestir, sábanas, ...) poner en la lavadora con agua caliente, mínimo 10 minutos a 60ºC; o utilizar la secadora en un ciclo caliente durante 20 minutos.
- Ropa o material que no se pueda lavar: (mantas, almohadas, zapatos y abrigos por ejemplo) directamente se deben poner en una bolsa de plástico bien cerrada durante 7 días como mínimo.
- Sofás, muebles, asientos del coche: limpieza con agua y jabón o aplicar insecticidas y, posteriormente, pasar la aspiradora a fondo. Estos objetos pueden cubrirse con fundas de plástico para evitar el contacto directo con la ropa.
- Superficies duras del mobiliario: limpieza y desinfección rutinaria con lejía o sistemas de limpieza a vapor que pueden alcanzar altas temperaturas.
Además, debe tenerse en cuenta:
- Las personas afectadas no deben volver a la escuela o puesto de trabajo hasta haber realizado la primera aplicación del tratamiento.
- No se compartirá ropa ni toallas.
- El personal que recoja y/o lave la ropa debe utilizar guantes de un solo uso.
- No rascar. El rascado puede hacer que las lesiones de la piel se infecten.
- No es necesario fumigar.
¿Qué sucede después del tratamiento?
Dado que los síntomas de la sarna son causados por una inflamación frente a los ácaros y a sus heces, el picor puede persistir hasta 6 semanas después del tratamiento. Normalmente este disminuye al cabo de uno o dos días después del tratamiento, pero puede continuar con menor intensidad, aunque todos los ácaros y huevos se hayan eliminado.
La sarna deja de ser contagiosa a las 8-12 horas posteriores de realizar la primera aplicación del tratamiento. En situaciones de brote, como en las escuelas, se recomienda la valoración de cada caso por su equipo asistencial de referencia que decidirá el tratamiento y las medidas específicas de aislamiento.
¿Cómo se puede prevenir la sarna?
Se debe evitar el contacto directo (piel con piel) con la persona afectada hasta que no haya realizado al menos la primera tanda de tratamiento.
Se tratarán preventivamente las personas que hayan tenido contacto estrecho o prolongado con el niño afectado. Todos tendrán que iniciar el tratamiento a la vez para prevenir la reinfección.
Ante la presencia de un síntoma sospechoso de sarna entre los compañeros, y sobre todo dentro de la familia de la persona afectada, es necesario consultar a su médico/a.
Imagen de portada de elaboración propia.
Esta información es de carácter divulgativo y no sustituye la tarea de los equipos profesionales de la salud. Si necesitas ayuda, ponte en contacto con tu profesional de referencia.
Publicación:
24/10/2022
Última modificación:
24/10/2024